
Рак простаты
- Рак предстательной железы
- Симптомы рака предстательной железы и аденокарциномы
- О методах лечения рака простаты
- При метастазах рака простаты
- При рецидивах рака простаты
Рак простаты
Рак предстательной железы — очень распространенное онкологическое заболевание, которому подвержены в основном пожилые мужчины, во всем мире.
Аденокарцинома предстательной железы
Абсолютное большинство (около 90%) онкологических заболеваний простаты диагностируются как аденокарцинома предстательной железы. Раковые клетки типичной (ацинарной) аденокарциномы образуются из нормальных клеток предстательной железы. Методы лечения аденокарциномы достаточно обширны и продолжают развиваться.

Рак Простаты
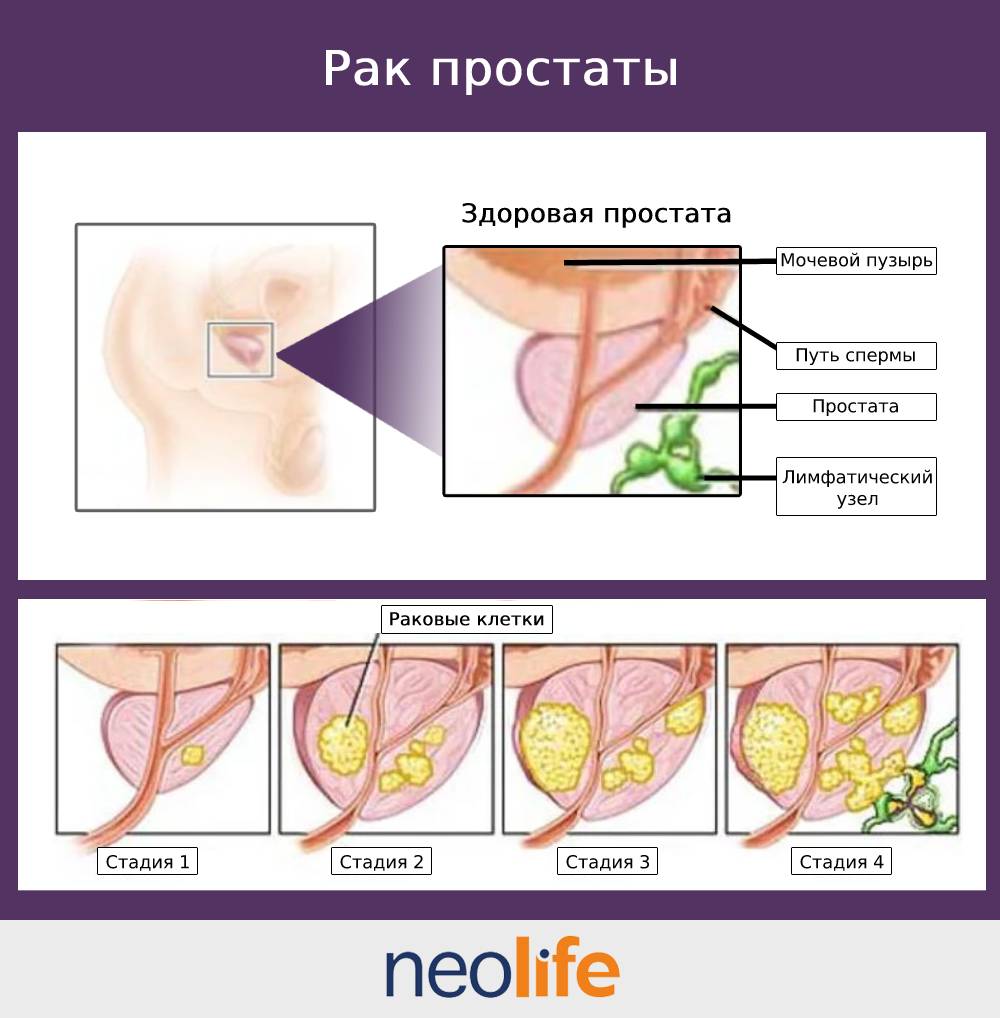
Самый пессимистичный прогноз в лечении рака простаты можно поставить при низкодифференцированной аденокарциноме (более 7 баллов по шкале Глиссона). Это означает, что клетки простаты изменены тотально — гистологическое строение клетки на 100% злокачественное. Наилучший прогноз для лечения — когда аденокарцинома или другой рак простаты еще не достиг 2 степени.
К факторам риска аденокарциномы простаты в значительной степени относятся:
- генетическая предрасположенность — наследственность (если кто-либо из старших близких родственников болел раком предстательной железы, то шансы получить измененный ген, отвечающий за данное заболевание очень высок);
- все остальные факторы не имеют столь однозначных подтверждений в медицинской статистике и являются спорными:
- воспалительные процессы простаты, как правило, в хронической форме;
- профессиональные риски (контакты с вредными химическими препаратами);
- несбалансированное питание, богатое животными жирами, канцерогенами и др.;
- гормональные сбои (препараты) и т.д.
Симптомы рака предстательной железы и аденокарциномы
Диагностику данной онкологии затрудняет тот факт, что симптомы рака предстательной железы в первой фазе заболевания отсутствуют. Вот почему всем мужчинам по достижении 40-45 лет рекомендовано регулярно тестироваться на онкологические заболевания простаты. Правильное лечение рака простаты 1 и 2 степени позволяет полностью излечить заболевание!
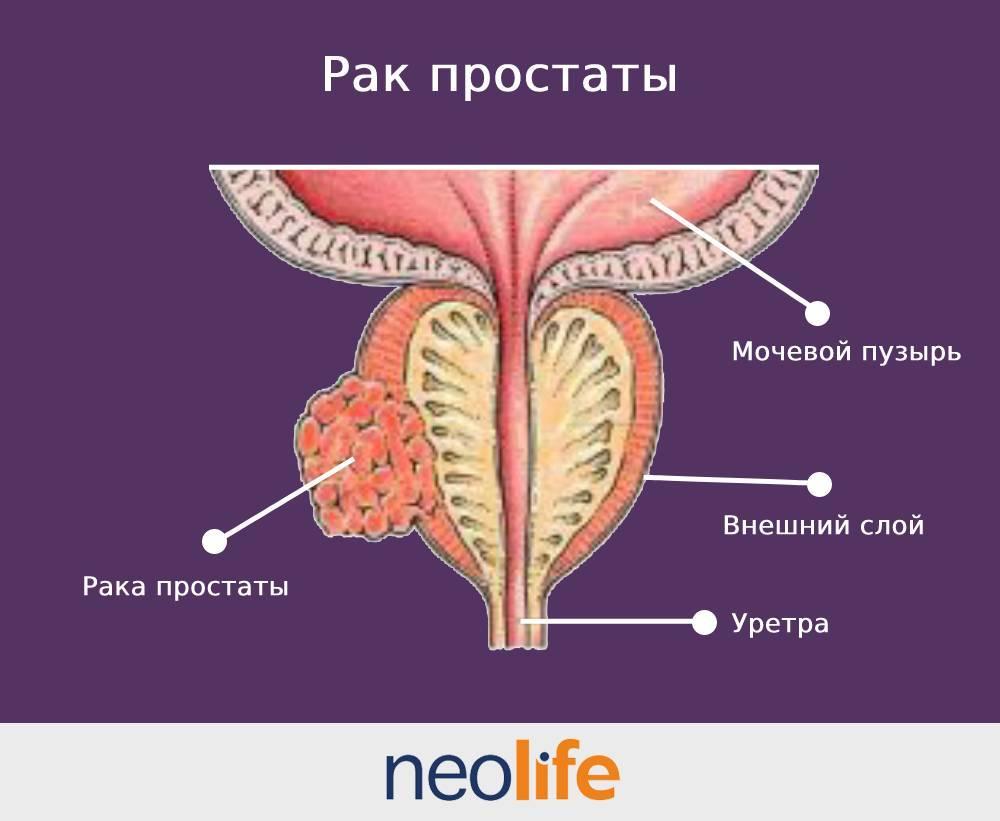 Рак простаты[/caption]
Рак простаты[/caption]
В последующих стадиях симптомы рака предстательной железы проявляется проблемами с мочеиспусканием (очень часты позывы, слабая струя, подтекание и даже недержание). В запущенных стадиях, при метастазах рака простаты симптомы более красноречивы — кровь в моче и семенной жидкости, появление болей в области предстательной железы. Однако даже при распространенном раке простаты (метастазы, 3,4 стадия) больной может не ощущать никаких симптомов.
Диагностика рака простаты
При подобных симптомах самолечение просто недопустимо! Вы только упустите драгоценное время. Предлагаем прочитать отзыв о диагностике рака простаты при помощи ПЭТ-КТ в клинике NeoLife.
О методах лечения рака простаты
Выделяют несколько основных направлений при лечении опухоли простаты, который представляет собой злокачественное новообразование простаты. Выбор наиболее подходящего варианта лечения необходимо основывать на тщательном анализе его возможных преимуществ и недостатков, которые определяются возрастом пациента, общим состоянием его здоровья и, конечно же, личными предпочтениями. Кроме того, схема лечения должна включать профилактические меры, направленные на исключение рецидива рака простаты.
 Лечение Рака Простаты[/caption]
Лечение Рака Простаты[/caption]
Классическими стандартами лечения рака предстательной железы считаются:
- Хирургическое вмешательство (радикальная простатэктомия). В ходе операции хирург проводит разрез в нижних отделах брюшной полости или разрез тканей промежности (в области между мошонкой и заднепроходным отверстием), через который целиком удаляет железу (позадилонная простатэктомия). К более современным методам удаления простаты относится радикальная лапароскопическая простатэктомия, которая проводится через несколько минимальных разрезов в брюшной полости (минимально-инвазивный способ). Если рак простаты удалить полностью невозможно, то после операции назначается радиотерапия (облучение остаточных очагов рака в предстательной железе и соседних тканях).
После оперативного вмешательства для отведения мочи в течение нескольких недель требуется использование мочевого катетера. Возможные осложнения после хирургического лечения рака простаты включают недержание мочи (невозможность осознанно контролировать мочеиспускание) и импотенцию (неспособность возникновения эрекции полового члена). В некоторых современных хирургических центрах для лечения рака предстательной железы применяется роботизированная простатэктомия через три — четыре небольших разреза (лапароскопическая простатэктомия с помощью робота-ассистента, например, робота Да Винчи). Данный метод хирургического лечения сокращает продолжительность госпитализации при лечении рака простаты и ускоряет восстановление пациента, однако подходит далеко не всем мужчинам. - Наружная радиотерапия. Представляет собой метод доставки пучков рентгеновского излучения высокой энергии непосредственно к опухоли простаты. При этом излучение образуется, как правило, с помощью линейного ускорителя, проникает в организм пациента извне и лишь затем направляется к опухоли предстательной железы. То есть облучение рака происходит через внешние ткани, но достигает максимальной дозы только на опухоли, поскольку через кожу и мышцы лучи проходят «рассеянно» и все вместе фокусируются только в точке сборки — на мишени. Рентгеновские лучи уничтожают клетки злокачественной опухоли простаты, практически не затрагивая окружающие здоровые ткани, которые защищены в ходе тщательно спланированного лечения. Данный метод лучевой терапии аденокарциномы предстательной железы не подразумевает размещение радиоактивных источников в организме пациента. Причины делать лучевую терапию за границей.
- Внутренняя лучевая терапия — брахитерапия. Облучение рака простаты при данном методе происходит непосредственно изнутри онкологического очага — из рака предстательной железы. Суть брахитерапии заключается в помещении в саму капсулу простаты нескольких радиоактивных зерен. При низкодозной брахитерапии имплантация радиоактивных частиц происходит один раз на всю жизнь. Радиус облучения этих зерен рассчитан на облучение только капсулы простаты. При высокодозной брахитерапии облучение рака предстательной железы происходит короткими курсами — радиоактивные микрокапсулы помещаются в простату через катетеры на несколько минут сеанса и сразу же извлекаются обратно.
В последние годы брахитерапия при аденокарциноме предстательной железы становится все более применяемым методом. Также метод брахитерапии становится все более известным и предпочитаемым пациентами. Во-первых многие больные раком простаты боятся хирургического вмешательства, а во-вторых, облучение предстательной железы брахитерапией при раке простаты является наиболее безопасным (низкодозированным и точно нацеленным). К сожалению, низкодозная брахитерапия как самостоятельный метод лечения может справиться только с раком простаты 1 и 2 степени, поэтому показана не всем пациентам. - Активное наблюдение: какое-либо лечение аденокарциномы простаты не назначается; пациенту рекомендовано тщательное динамическое наблюдение за состоянием с регулярными осмотрами у врача-онколога.
Последние 10-15 лет исследований обогатили современную онкологию новыми методами лечения рака предстательной железы, которые позволяют полностью избежать или свести к минимуму побочные эффекты классических вариантов терапии аденокарциномы.
К подобным современным методам лечения рака простаты относится:
- Нервосберегающая радикальная простатэктомия. Представляет собой хирургическую процедуру по удалению предстательной железы без поражения рядом расположенных важных нервов, которые отвечают за пересылку между головным мозгом и половым членом нервных сигналов, контролирующих нормальную сексуальную функцию. Если операция выполняется успешно, под руководством опытного и квалифицированного хирурга, то это позволяет полностью сохранить сексуальное функционирование пациента. Операция может быть выполнена как классическим методом, так и радиохирургией.
- Конформная наружная радиотерапия. Используя современные технологии, данный метод позволяет индивидуализировать проведение радиотерапии в соответствии со строением органов у каждого конкретного пациента. С помощью компьютеризированной трехмерной съемки предстательной железы, мочевого пузыря и прямой кишки формируется пучок рентгеновских лучей, который по форме идеально совпадает с контурами мишени, то есть опухоли. В результате этого окружающие здоровые ткани получают меньшую дозу излучения. В настоящее время выделяют два способа проведения конформной лучевой терапии: трехмерная конформная радиотерапия и радиотерапия с модулированной интенсивностью (РТМИ). Оба варианта лечения аденокарциномы позволяют существенно увеличить дозу, которая попадает на опухоль, при этом минимизируя воздействие на окружающие нормальные ткани и органы. Тем не менее, РТМИ считается более оптимальным методом лучевой терапии.
- Радиотерапия под визуальным контролем. Используется в ходе трехмерной конформной радиотерапии и РТМИ. Подразумевает использование методик медицинской визуализации (отображения анатомических структур) для лучшей настройки оборудования с учетом движений органа-мишени. Так как положение предстательной железы и, соответственно, аденокарциномы в ней сильно зависит от наполненности мочевого пузыря и прямой кишки, то перед началом каждого сеанса облучения необходимо четко определить локализацию опухоли в органе.Один из методов контроля положения раковой опухоли заключается в имплантации в предстательную железу особых ориентационных меток: мельчайших частиц биологически инертных металлов, например, золота. В начале каждого сеанса радиотерапии врач снимает цифровую рентгенограмму, которая указывает на локализацию металлических меток и, тем самым, положение предстательной железы. По результатам анализа снимка врач проводит соответствующую настройку оборудования с целью максимально эффективного облучения требуемого поля.В другом варианте контроля положения предстательной железы перед каждым сеансом облучения используется УЗИ. Для получения максимального качества УЗ-изображения необходимо тугое наполнение мочевого пузыря, что позволяет врачу УЗ-диагностики увидеть различия между слизистой оболочкой мочевых путей и требуемым полем облучения, то есть контурами опухоли простаты.Третьим методом определения локализации предстательной железы является компьютерная томография требуемой области с низкой дозой. Данное исследование проводится перед каждым сеансом радиотерапии после размещения пациента на процедурном столе. О том, какой вариант визуализации подходит в данном случае, следует спросить у онколога-радиолога. Метод обследования определяется особенностями рака предстательной железы и техническими возможностями данного радиологического центра или отделения лучевой терапии.
- Брахитерапия рака предстательной железы. При этом источником излучения являются радиоактивные материалы, которые размещаются в тканях простаты. При лечении рака простаты 1 и 2 степени, индексе Глисона не более 5, брахитерапия как самостоятельный метод терапии применяется весьма успешно. Однако при аденокарциноме простаты 3 и 4 стадии требуется уже применение других методов, либо комбинация высокодозной брахитерапии с наружной радиотерапией и др.
Подробнее о брахитерапии рака предстательной железы
Существует два метода проведения брахитерапии простаты: в режиме низкой дозы и в режиме высокой дозы.
- Брахитерапия в режиме низкой дозы или постоянная имплантация радиоактивных микрокапсул («зерен»). С помощью полых игл под контролем УЗИ в предстательную железу вводится до 100 мельчайших радиоактивных микрокапсул. В течение нескольких недель или месяцев установленные имплантаты непрерывно высвобождают определенную дозу излучения, после чего инактивируются. Данные микрокапсулы из предстательной железы не извлекаются и остаются в ней на всю оставшуюся жизнь. При этом пациенты не ощущают никаких симптомов из-за капсул брахитерапии. Рак предстательной железы на начальных стадиях (не выше 2 степени, показатели Глиссона менее 6) можно полностью изличить низкодозной брахитерапией, не прибегая к другим методам.
- Брахитерапия в режиме высокой дозы: при раке предстательной железы используется как дополнение к наружной радиотерапии у пациентов из группы высокого риска. В начале лечения рака простаты пять недель подряд пациент получает наружную радиотерапию, после чего ему назначается 1-3 сеанса брахитерапии в режиме высокой дозы. Для облучения аденокарциномы предстательной железы, которое воздействует на орган временно, используются радиоактивные изотопы (чаще всего иридий-192).
Процедура проводится в больнице, а поэтому требует госпитализации пациента. Каждый сеанс облучения занимает около 10-20 минут. В режиме высокой дозы курс брахитерапии при раке предстательной железы состоит из 3-4 сеансов, каждый из которых длится 2 дня. В конце последнего сеанса брахитерапии катетеры с радиоактивным материалом извлекаются из тканей предстательной железы, и пациенту разрешается покинуть больницу. В течение каждого сеанса брахитерапии (то есть двух дней), пока катетеры находятся в тканях простаты, пациенту необходимо соблюдать постельный режим. После выписки из больницы в организме пациента не остается абсолютно никаких радиоактивных материалов.
Как выбрать один из предложенных вариантов лечения рака простаты?
Конечно же, перед лечением очень полезно посоветоваться с близкими родственниками. Однако самым важным моментом являются консультации членов лечащей группы. К моменту, когда диагноз аденокарциномы или другого рака предстательной железы уже поставлен, пациент обычно знакомится с двумя специалистами, принимающими непосредственное участие в выборе метода лечения: терапевтом или врачом общей практики и урологом, который мог проводить биопсию.
В некоторых центрах биопсию предстательной железы проводит онколог или радиолог. В тех случаях, когда выявлена ранняя стадия рака простаты (1,2 степень) при отсутствии метастазов (признаков метастазирования), пациенту необходима также консультация онколога-радиолога. При этом основными подходами к лечению аденокарциномы предстательной железы является: хирургическое вмешательство (проводится хирургом-урологом) и радиотерапия, как правило — брахитерапия (проводится онкологом-радиологом).
 ПСМА ПЭТ КТ с Галлием 68 (Ga68)[/caption]
ПСМА ПЭТ КТ с Галлием 68 (Ga68)[/caption]
При метастазах рака простаты
На 3 и 4 стадии заболевания опухоль прорастает в соседние ткани и распространяется метастазированием. Наиболее часто при раке простаты метастазы через кровь и лимфу поражают костные ткани (около 80% случаев), а также в печень и в легкие.
В случае распространенных форм рака простаты или необходимости проведения гормон-подавляющей терапии или химиотерапии необходима консультация онколога общего профиля. Гормонально-супрессивная терапия обычно назначается при распространенных или тяжелых формах аденокарциномы простаты и обеспечивает подавление функции мужских половых гормонов (андрогенов или тестостерона). За ее проведение отвечает уролог, онколог-радиолог или онколог общего профиля. В зависимости от стадии заболевания, гормон-подавляющая терапия используется как дополнение при облучении рака предстательной железы (лучевой терапии, брахитерапии) для лучшего контроля.
При медленнорастущих типах рака простаты с метастазами применение химиотерапии может оказаться неэффективным. Большинство химиопрепаратов успешно действуют при быстро делящихся раковых клетках. Для борьбы с метастазами рака применяются те же средства, которые хорошо работали при борьбе с первичным раком простаты — лучевая терапия, гормонотерапия. Хирургическая операция в борьбе с метастазами не всегда возможна / эффективна.
При рецидивах рака простаты
После проведения операции, лучевой терапии, брахитерапии или комплексной — необходимо отслеживать результаты, чтобы исключить или вовремя обнаружить рецидив рака простаты. Повторное развитие опухоли, т.е. рецидив, к сожалению случается, но не часто. В этом «коварство» всех онкологических заболеваний. При этом появление метастазов после операции, например, не называется рецидивом, так рецидив их происхождением служат метастазы оказавшиеся в других органах. Непосредственно рецидивом рака простаты является вторичная опухоль, проявленная на прежнем месте. Опытный врач онколог уролог выстраивает схему лечения так, чтобы максимально исключить возможность рецидива рака предстательной железы. Именно поэтому, многие врачи до сих пор склоняются к проведению простатэктомии даже на самых ранних стадиях заболевания, когда возможно лечение при сохранении простаты, например методом брахитерапии.
Необходима ли радиотерапия после проведения хирургической операции на предстательной железе?
Если обстоятельства не позволяют провести полноценную операцию при раке простаты (то есть после операции остаются отдельные раковые клетки, метастазы), или хирург в ходе операции обнаруживает более выраженный местно-распространенный процесс, то после хирургического вмешательства может потребоваться дополнительная радиотерапия, с сеансами облучения в течение 3-6 месяцев. При подобных случаях рака предстательной железы такой подход позволяет предотвратить рецидив рака простаты и заслуживает отдельного обсуждения с лечащим врачом.
Возможно ли проведение хирургического лечения после курса лучевой терапии?
В том случае, если исходным методом лечения рака предстательной железы была радиотерапия (внешняя лучевая терапия или брахитерапия), но произошел рецидив или ее результаты оказались неудовлетворительными, то хирургическое вмешательство или повторный курс лучевой терапии из-за высокого риска развития осложнений нежелательны. Дальнейший план действий в таких ситуациях и проведение повторного лечения аденокарциномы предстательной железы требует участия специалистов высокого класса.
В экспериментальных клинических исследованиях рака простаты с участием пациентов из групп с рецидивами ученые рассматривают возможности повторного, крайне прицельного облучения рака предстательной железы (лечение при помощи брахитерапии или экстракраниальной стереотаксической радиотерапии). Некоторым пациентам, у которых радиотерапия не показала желаемого результата, требуется системное лечение или тщательное динамическое наблюдение.
Эффективность современных методов радиотерапии — облучения рака простаты
Современные технологии лучевой терапии и недавние достижения в области компьютерного программного обеспечения обеспечивают доставку высокой дозы излучения непосредственно к опухоли предстательной железы. Облучение рака происходит при минимальном воздействии на окружающие здоровые ткани простаты. При внешней лучевой терапии облучение происходит строго по контуру опухоли, а при внутренней брахитерапии рака излучение ограничено предстательной железой и на соседние органы не воздействует.
В современной онкологии и радиологии для отображения предстательной железы и окружающих тканей в трехмерном пространстве применяются самые разные методики визуализации, что позволяет индивидуализировать лучевую терапию в соответствии с уникальными потребностями каждого пациента. Точный расчет дозы и воздействие минимально возможного облучения на прямую кишку, мочевой пузырь, толстый кишечник и тазобедренные суставы в ходе каждого сеанса радиотерапии существенно снижает риск развития побочных эффектов и осложнений. Среди всех методов лучевой терапии при раке предстательной железы брахитерапия обладает наименьшим риском побочных эффектов.
Целью современной радиотерапии является подведение к опухоли более высокой дозы излучения, чем это было возможно всего лишь пять лет назад, что увеличивает шансы на полное уничтожение рака. Эффективность радиотерапии (брахитерапии) и оперативного лечения при одних и тех же стадиях и типах рака предстательной железы (особенно при 1-2 степени заболевания) практически одинакова. Однако разные методы лечения, конечно же, обладают различными побочными эффектами.
Что происходит в ходе лучевой терапии?
Во время радиотерапии рака простаты используется рентгеновское излучение большой энергии (в виде потока фотонов), которое значительно превышает показатели диагностических рентгеновских процедур. Подобное облучение способно разрушать «больные», патологически измененные опухолевые клетки. Клеточные повреждения, которые происходят на невидимом человеческому глазу микроскопическом уровне, накапливаются с каждым сеансом облучения рака предстательной железы (кумулятивный эффект). При одном сеансе облучения погибает лишь часть раковых клеток. Для пациента лучевая терапия не сопровождается какими-либо неприятными ощущениями. Сеанс сопровождается лишь шумом работающих устройств и светом предупредительных сигналов.
Каковы возможные побочные эффекты лучевой терапии рака предстательной железы?
По мере проведения лучевой терапии у пациента появляется и постепенно усиливается утомляемость (крайне редко при низкодозной брахитерапии). Несмотря на то, что достаточный отдых крайне важен для выздоровления больных раком простаты, специалисты обычно рекомендуют пациентам сохранять максимально возможную активность. У некоторых пациентов при облучении предстательной железы появляется раздражение прямой кишки, которое сопровождается болями, поносами и неотложными позывами на низ. Также возможно учащение мочеиспусканий и болезненные ощущения во время них. Нередко отмечается сухость кожи в области облучения (воздействия излучения), однако покраснение или раздражение возникают нечасто. Облучение при раке, аденокарциноме простаты может вызывать выпадение волос в тазовой области. Данный побочный эффект может быть постоянным или временным, что зависит от количества воздействующего излучения.
У некоторых мужчин лучевая терапия рака предстательной железы (как наружная, так и брахитерапия) сопровождается развитием импотенции. Тем не менее, данный побочный эффект встречается не чаще, чем при нервосберегающей простатэктомии. Кроме этого, любой метод радиотерапии может вызывать развитие осложнений со стороны мочевого пузыря или прямой кишки, которые сохраняются обычно в течение 1-3 лет и могут потребовать дополнительной, как правило, лекарственной, терапии. Хирургическое вмешательство при таких нарушениях обычно не требуется.
Проводится ли дополнительное обследование и лечение после завершения лучевой терапии рака простаты?
Первая консультация онколога-радиолога проводится, как правило, через 2-8 недель от завершения курсов облучения рака предстательной железы. После лечения главная цель первого осмотра состоит в оценке динамики исчезновения побочных эффектов облучения, таких как неприятные симптомы со стороны кишечника или мочевыводящих путей. У большинства пациентов подобные симптомы исчезают в течение нескольких недель после облучения. Онколог проводит объективный осмотр и оценивает ход периода восстановления после лучевой терапии. После первичной консультации осмотры проводятся каждые 3-6 месяцев.
Оценка состояния предстательной железы требует проведения ректального пальцевого осмотра. Для определения уровня простат-специфического антигена (ПСА) и оценки ответа организма на проведенную радиотерапию необходим анализ крови. При обнаружении повышенного уровня ПСА можно заподозрить присутствие клеток рака предстательной железы в организме. В ходе регулярных консультаций онколог также выявляет наличие любых поздних побочных эффектов лучевой терапии и предлагает пациенту методы борьбы с ними (как правило это медикаментозная терапия).
В отличие от хирургического лечения, когда опухоль удаляется сразу и полностью, после радиотерапии, брахитерапии онколог не сможет быстро ответить на вопрос: излечился ли пациент от рака предстательной железы, даже если пропадают симптомы. Развитие полноценного ответа опухоли на облучение требует нескольких месяцев, в течение которых погибшие раковые клетки постепенно выводятся из организма. Отдельные клетки опухоли, в том числе и метастазы, которые неспособны к делению, то есть фактически являются мертвыми, в течение определенного времени продолжают функционировать, пока окончательно не погибнут.
После успешного завершения лучевой терапии уровень ПСА снижается намного медленнее, чем после хирургического лечения, когда опухоль удаляется сразу. Каждые 3-4 месяца уровень ПСА уменьшается примерно в 2 раза и достигает своей нижней границы через 12-18 месяцев после завершения лучевой терапии.


